Нейрохирургическое отделение
Нейрохирургическое отделение расположено в новом травматологическом корпусе на 3-м этаже, развернуто на 31 койку (из них 3 - реанимационные). Для пациентов предусмотрены комфортабельные палаты на 2; 3 и 4-е человека с современными функциональными кроватями индивидуальными консолями с подачей кислорода и освещением.
Имеется палата на 2 человека с повышенными комфортабельными условиями. Индивидуальный душ, туалет. В палате кондиционер, интернет Wi-Fi, телевизор и другие удобства пребывания в стационаре.
Отделение было создано на базе 1-й Городской клинической больницы в 1969 году. Основными задачами отделения было оказание экстренной специализированной нейрохирургической помощи жителям города Смоленска.

В 1982 – году отделение было переведено на базу в ОГБУЗ КБСМП.

В отделение госпитализируются пациенты с объемными образованиями головного мозга в плановом и экстренном порядке, проживающие в Ленинском районе города Смоленска.
В настоящее время в отделении оказывается экстренная и плановая помощь пациентам при следующей патологии:
- легкая черепно-мозговая травма (сотрясения головного мозга);
- тяжелая черепно-мозговая травма (ушибы головного мозга разной степени тяжести);
- тяжелая черепно-мозговая травма (с сдавлением головного мозга – эпидуральные, субдуральные внутримозговые гематомы, инородные тела, костные фрагменты черепа);
- ОНМК по геморрагическому типу с образованием мозговых гематом;
- ОНМК по ишемическому типу с обширными зонами ишемии мозга;
- травматические переломы позвоночника с признаками повреждения спинного мозга или его корешков;
- периферические повреждения нервов;
- последствия перенесенной тяжелой черепно-мозговой травмы;
- объемные образования головного мозга;
- сосудистая патология головного мозга;
- дегенеративно-дистрофические поражения позвоночника.
Оперируем:
- Гидроцефалия;
- Онкология головного мозга (первичные опухоли, метастазы);
- Врожденные аномалии головного мозга (синдром Арнольда-Киари);
- Обследование пациентов с фармакорезистентной формой эпилепсии;
- Проводятся операции по ВМП на головном и спинном мозге.
Легкая черепно-мозговая травма – возникает при малой травмирующей силе, сопровождается головной болью и не длительно сохраняющейся общемозговой неврологической симптоматикой. Пациенты госпитализируются в стационар для наблюдения нейрохирурга, невролога, выполнения дополнительных методов исследования. Так как в 4-6 % случаев могут выявляться переломы костей черепа, субарахноидальные или мелкоочаговые кровоизлияния.
Тяжелая черепно-мозговая травма это: ушибы головного мозга разной степени тяжести – как правило, всегда тяжелое повреждение вещества головного мозга и тяжелое состояние пациента. Сопор – кома. На КТ – головного мозга очаги геморрагических ушибов и образование оболочечных и внутримозговых гематом.
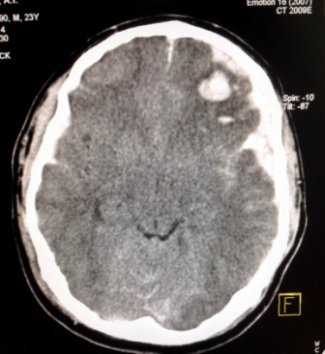
|
|
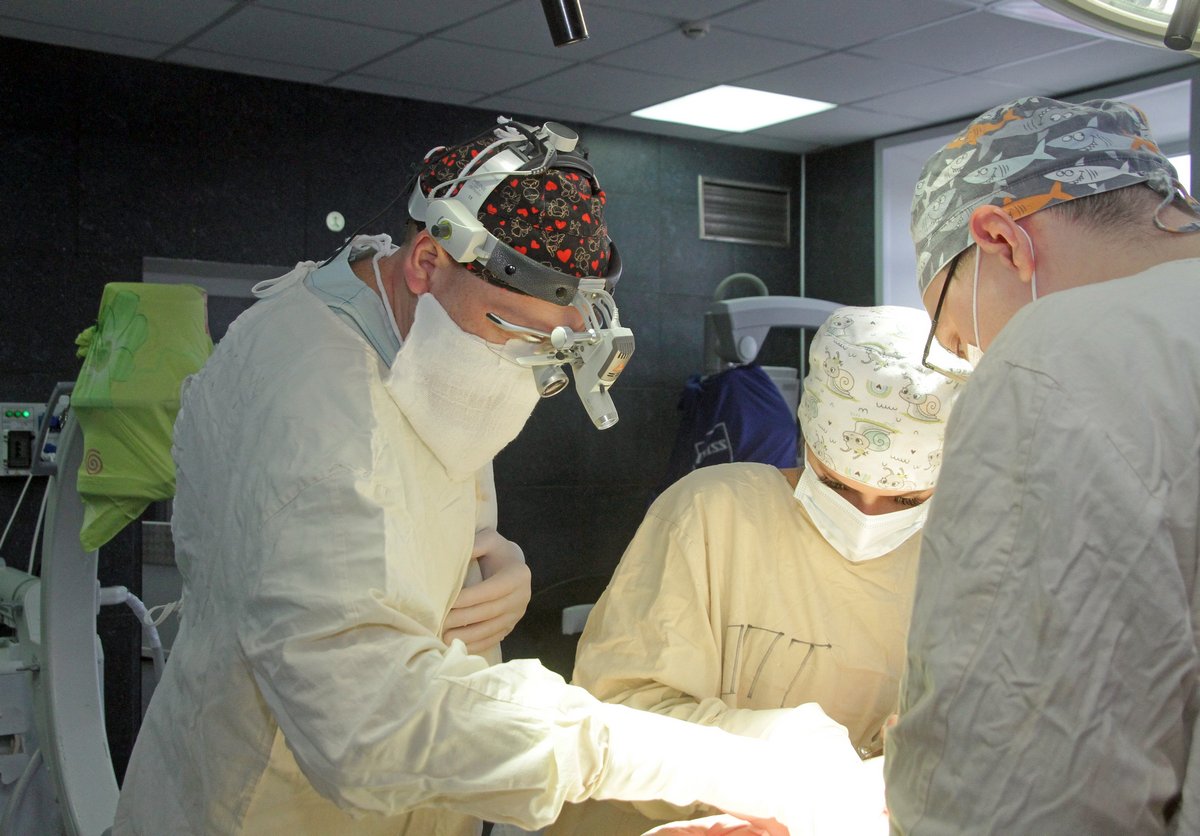
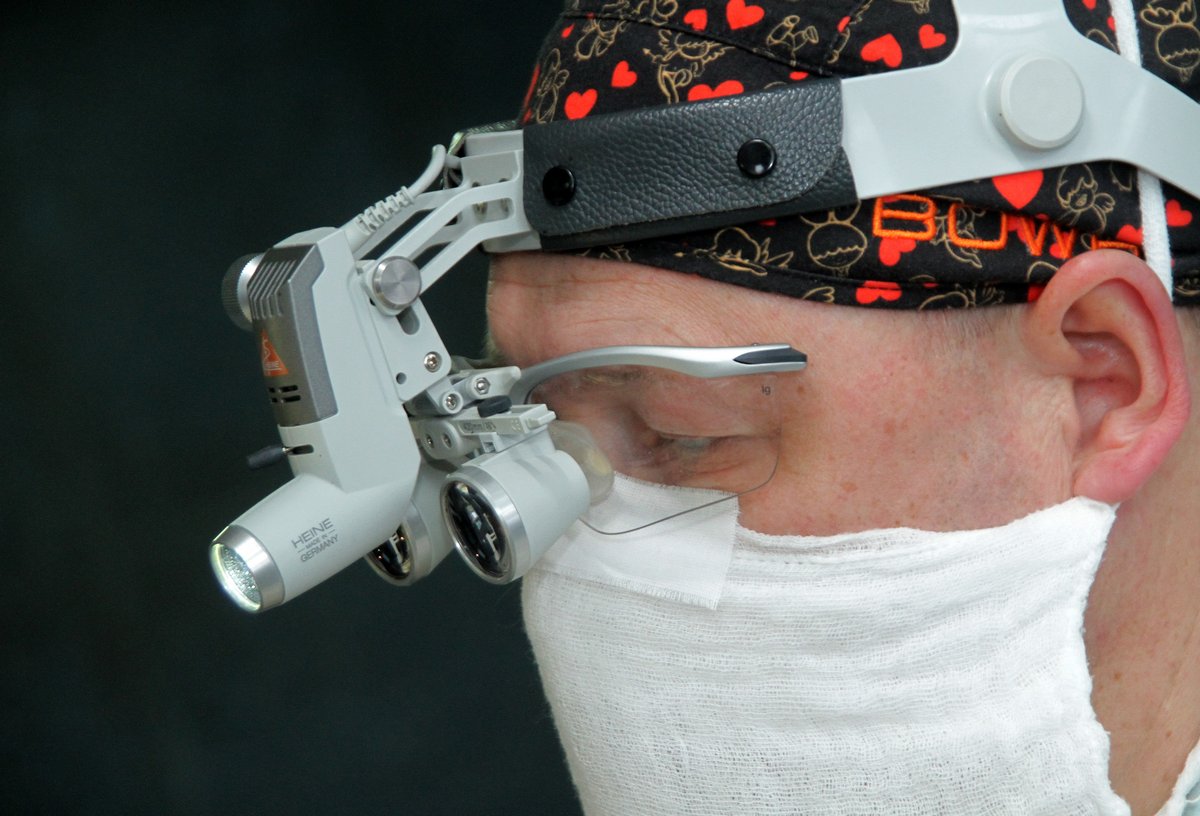
Хирургическое лечение осуществляется с применением современной увеличительной техники с использованием специального навигационного оборудования и ультразвуковых аппаратов с минимальным повреждением мозга, но максимальным удалением патологического очага. При массивном поражении мозга – показано выполнение декомпрессивной трепанации.
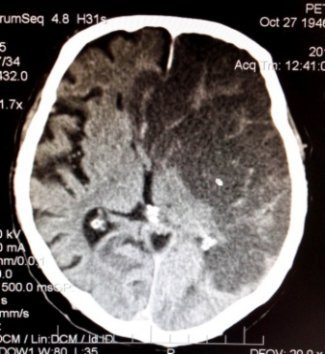
|
|
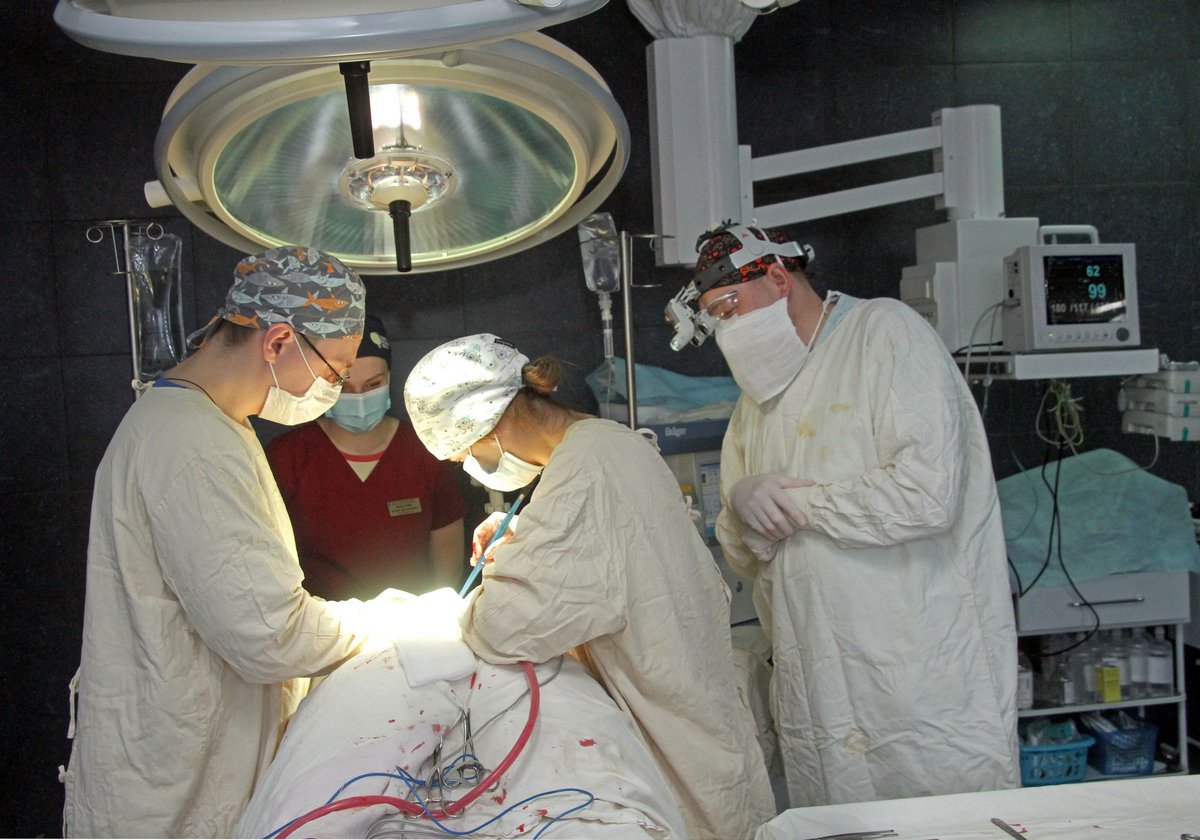
При определенных травматических повреждениях костей черепа и мозга возникают - вдавленные, оскольчатые переломы костей свода черепа с повреждением внутричерепных структур (оболочки мозга, сосуды, вещество мозга), – эти повреждения являются показанием к операции. В отделении в экстренном порядке выполняется сочетание хирургического лечения - ревизии перелома, устранение вдавления и фиксация костных отломков к костям черепа сетчатой пластиной.
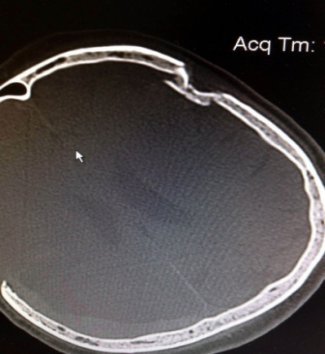
|
|
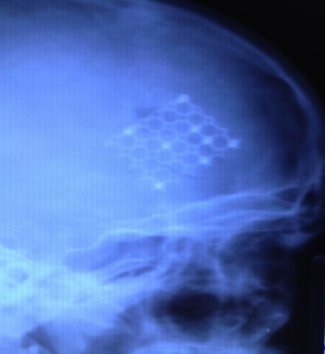
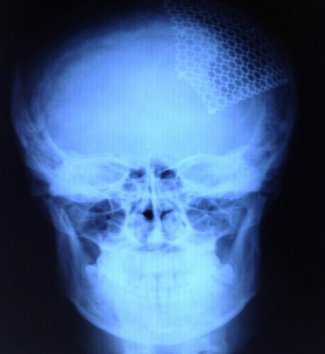
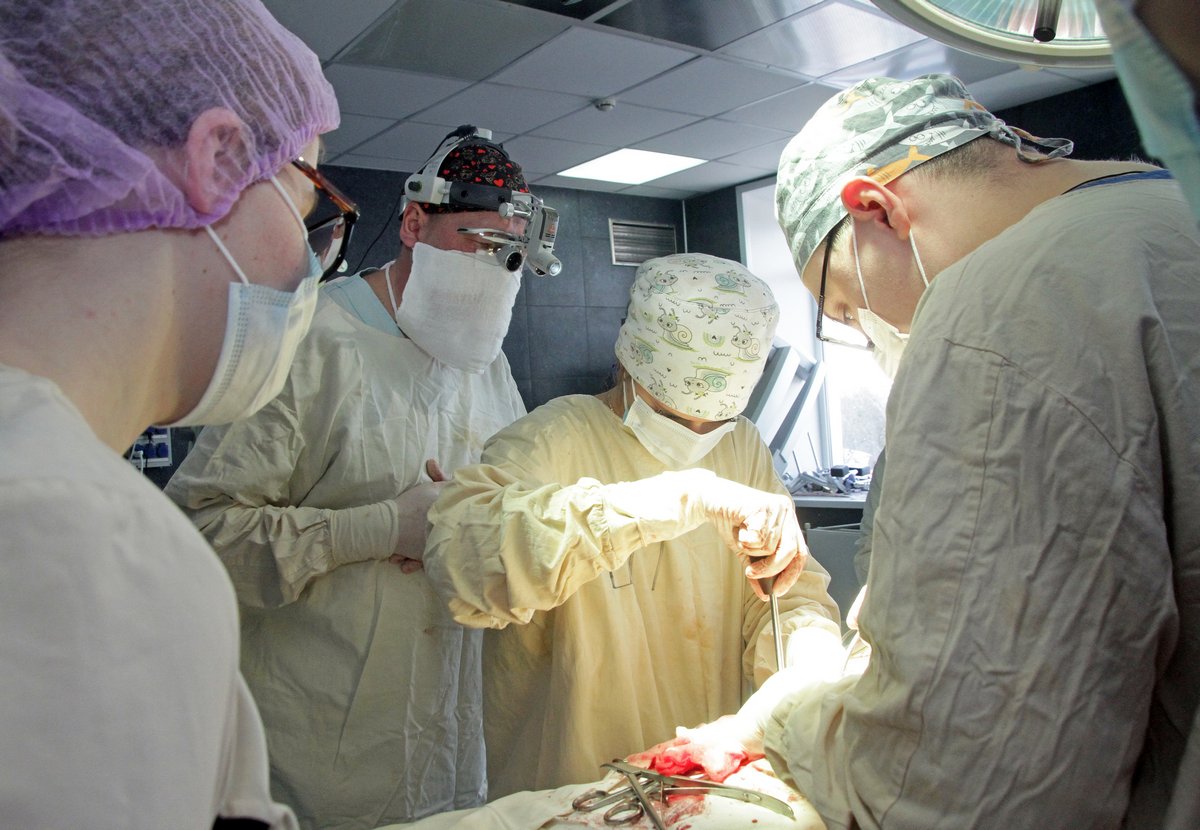
Последствия тяжелой черепно-мозговой травмы - в отдельных случаях после хирургического лечения тяжелой ЧМТ может оставаться дефект костей черепа – в этом случае в плановом порядке выполняется пластика дефекта черепа – костным цементом или сетчатой пластиной.
|
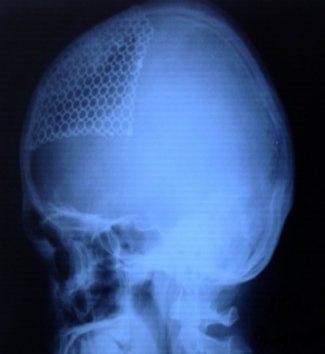
|
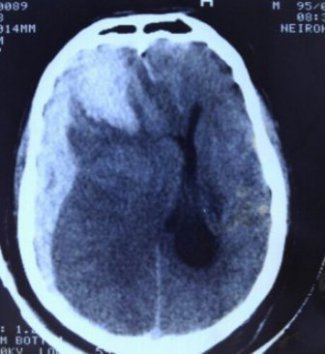
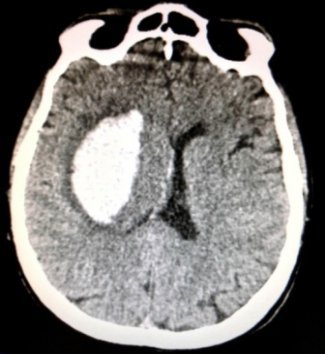
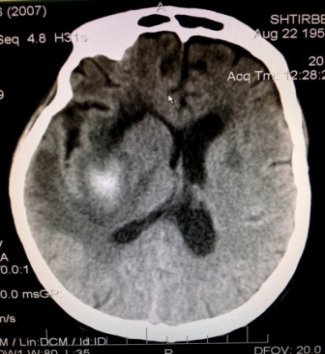
ОНМК Геморрагический инсульт – это кровоизлияние в головной мозг или под его оболочки в результате патологически измененных сосудов мозга. Это происходит вследствие разрыва стенки артерии. При небольших кровоизлияниях проводится интенсивная консервативная терапия в специализированном неврологическом отделении. При массивных кровоизлияниях необходима консультация нейрохирурга и проведение хирургического лечения.
|
|
Для выполнения высокоточного и максимально эффективного лечения подобных кровоизлияний в отделении используется специальное навигационное оборудование, которое позволяет выполнить минимально травматичный доступ к очагу кровоизлияния и максимально удалить объем внутримозговой гематомы.
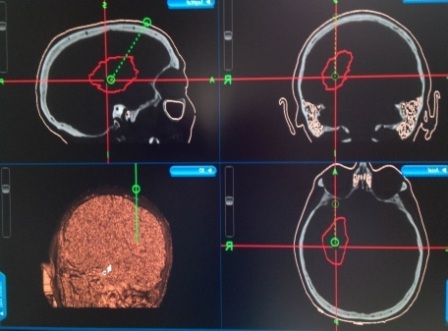
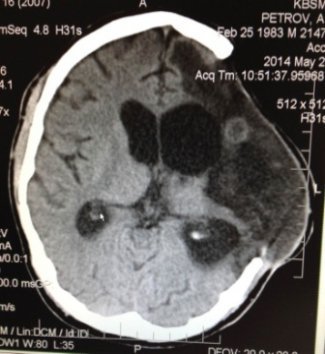
ОНМК Ишемический инсульт – при обширных полушарных ишемических поражениях ткани мозга у пациента наблюдаются признаки острого нарастания внутри черепного давления, что приводит к значительному повреждению ткани мозга. Для предупреждения такого повреждения мозга в стационаре выполняется широкая трепанация черепа (декомпрессия), что позволяет, в максимально короткие сроки создать благоприятные условия для борьбы с отеком мозга и предупредить его дальнейшее развитие.
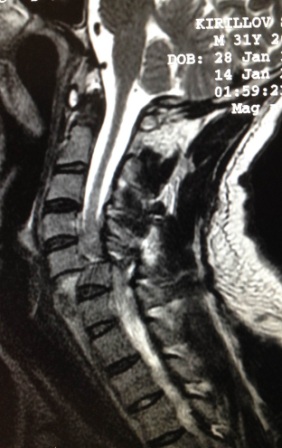
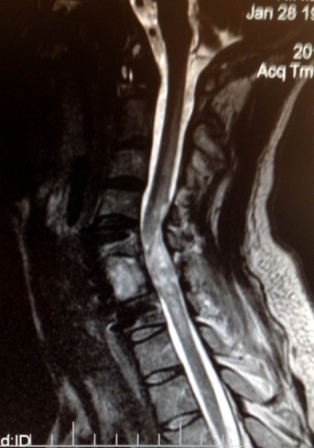
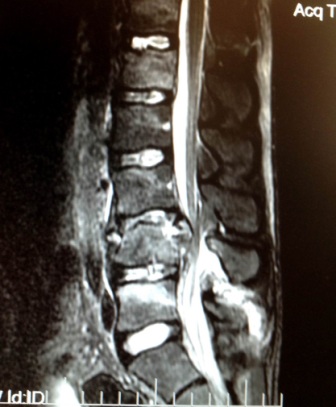
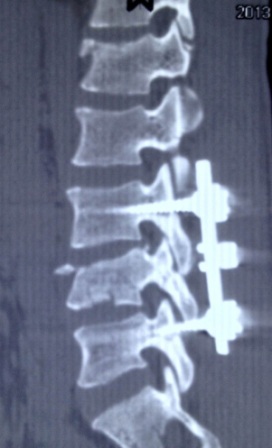
Компрессионные переломы позвоночника – с повреждением спинного мозга. Эти повреждения всегда сопровождаются травматическим повреждением спинного мозга или его корешков и, как правило, приводят к нарушению чувствительных или двигательных функций человека. В условиях нашего стационара таким пациентам в обязательном порядке выполняется диагностический комплекс обследования – спондилография, КТ-томография и МРТ-томография, миелография. Оцениваются данные соматического и неврологического статуса. В каждом индивидуальном случае выбирается оптимальная хирургическая тактика лечения.
|
|
|
|
В работе отделение руководствуется разработанными стандартами и рекомендациями оказания специализированной нейрохирургической помощи, ведущими клиниками страны (НИИ Н.Н. Бурденко НИИ скорой помощи С.В. Склифосовского). В отделении осуществляется внимательный и индивидуальный подход к решению проблемы пациента. Регулярно проводятся консилиумы с участием специалистов НИИ Бурденко. На базе отделения проводятся совместные операции с привлечением специалистов из НИИ Бурденко.
Сотрудники нашего отделения
Врачи нейрохирургического отделения


Средний медицинский персонал нейрохирургического отделения

Младший медицинский персонал нейрохирургического отделения

Режим работы отделения: отделение оказывает экстренную круглосуточную помощь населению при черепно-мозговой, спинальной травме и повреждении периферических нервов конечностей. При экстренной госпитализации в стационар – родственники больного на следующий день должны предоставить паспорт, медицинский полис больного и средства индивидуальной гигиены для пациента.
Для плановой госпитализации в отделение пациент предварительно консультируется врачом отделения и определяется индивидуальная дата для госпитализации в стационар. При госпитализации пациенту необходимо иметь (паспорт, медицинский полис, направление, результаты медицинского обследования, средства индивидуальной гигиены).
Результаты медицинского обследования - клинический анализ крови, анализ мочи, биохимический анализ крови + сахар, коагулограмма, ЭКГ, обзорная рентгенография легких, осмотр терапевта, группа крови, Rh-фактор, HBs. HCV, ВИЧ, при показаниях заключения других специалистов.
Информация о состоянии пациента – предоставляется родственникам (ФИО которых указаны в согласии пациента на лечение в стационаре) и только при личной беседе родственника с лечащим врачом. По телефону – информация о пациенте не сообщается!!!
Беседа родственника с лечащим врачом проводится в отделении с 13.00 до 14.00 ежедневно кроме выходных дней.
Посещение родственниками пациентов отделения – осуществляется по распорядку работы стационара в специально отведенное время с 16.30 до 18.30.
Покидать отделение пациентам без разрешения, лечащего врача категорически запрещается, курение в отделении категорически запрещено – эти нарушения приравниваются к нарушению больничного режима. За нарушение больничного режима пациент выписывается из отделения с отметкой в больничном листе.
Выписка пациента из отделения производится в 14.00 (пациенту на руки выдается справка, больничный лист (работающим), ученическая справка (учащимся), выписной эпикриз с результатами обследования и лечения). В выписном эпикризе – указываются рекомендации по лечению, и указывается дата явки в поликлинику к специалисту по месту жительства.
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |










